随着妇科微创技术的飞速发展,从传统开腹到腔镜手术,“创伤更小、恢复更快”始终是医患共同的追求。如今,“消融治疗”的新型超微创方案,正为子宫肌瘤、子宫腺肌病等常见妇科良性病变患者带来新的曙光。妇产科网特别邀请沃医妇产名医集团联合创始人、沃医子宫肌瘤微无创中心首席专家龚晓明教授,与我们一同探讨消融治疗的现状、优势与未来展望,解读这一技术如何重塑妇科良性疾病的诊疗格局。
妇科良性病变的传统治疗方式为切除性治疗,即通过手术切除病灶。过去30年间,切除性治疗逐渐向微创化发展。腹腔镜与宫腔镜手术已成为多种妇科疾病的首选治疗方案,这一时期也被称为妇科微创手术时代。龚晓明教授强调,与传统开腹手术相比,微创手术具有疼痛轻、恢复快、瘢痕小、患者满意度高等优势。
龚教授指出,技术的进步持续推动着微创治疗方案的发展,消融治疗的出现为子宫肌瘤、子宫腺肌病等子宫良性疾病提供了一种创伤更小的治疗选择,现在也被称之为“超微创治疗”。消融治疗并非特指某一项技术,而是一类技术的统称,在子宫肌瘤相关治疗中又称肌瘤溶解术,其核心原理是通过高温或低温破坏病灶组织。目前临床应用较广泛的是热消融,冷冻消融也用于肺癌等部分肿瘤的治疗。
热消融的能量来源包括高强度聚焦超声、微波、射频等。能量产生后,组织是否发生变性坏死,与靶组织接受能量后的温度密切相关:如果组织局部温度达到65℃时,1秒内即可造成组织损伤,引发变性坏死;如果温度达到54℃时,则需3秒才能造成损伤效果。
龚教授和大家分享了以下几种主要消融技术:
高强度聚焦超声
高强度聚焦超声(HIFU)是利用超声能量实现组织损伤的治疗方式,原理类似太阳能灶:太阳能灶将太阳光聚焦于灶体,而高强度聚焦超声则将超声波能量聚焦于组织内的靶点。这是一种无需接触就能治疗肿瘤的方式。在治疗路径上,因能量累积未达到破坏组织所需的足够温度,所以不会对途经组织造成损伤;而靶点处能量高度集中,温度超过65℃时,可瞬间破坏病灶组织。
目前,高强度聚焦超声主要包括超声引导和磁共振引导聚焦超声(MRgFUS)两种治疗技术。这二者各有优劣:超声引导式HIFU借助超声的实时成像优势,体位调整和治疗路径设计更为便捷;而MRgFUS的成像质量优于超声引导,治疗过程中配备温度监测系统,能够更精准控制治疗边界、保障安全性,但操作时间相对更长。
HIFU采用超声能量治疗子宫疾病、子宫肌瘤和子宫腺肌病,超声可穿透皮肤、皮下组织及腹膜到达子宫。如果子宫前位且紧邻腹壁时,治疗易实施;若子宫前方有肠袢,因超声无法穿透肠内气体,则无法进行HIFU治疗;部分情况下,充盈膀胱可推开肠管,此时超声便可通过膀胱实施治疗。HIFU治疗以一种“远程操控”的方式发挥作用,具有无瘢痕、创伤极小、恢复快、治疗过程几乎无出血等优势,可在门诊开展,但治疗中无法进行病理检查,也不能联合腹腔镜或宫腔镜技术。此外,为避免治疗中神经损伤,不可采用全身麻醉或区域阻滞麻醉,仅能实施术中镇静镇痛,多数患者治疗过程中可能出现一定不适感。目前超声引导下的HIFU治疗大家比较熟悉的是海扶刀,是由我国重庆海扶公司生产的设备,但是除了海扶,国内还有普罗惠仁、源德、海鹰、爱申等公司生产的HIFU产品。
MRgFUS又称之为“磁波刀”,目前在国内上市的有ExBalte(以色列Insightec公司产品)和SONALLEVE MR-HIFU 系统(飞利浦公司产品),和超声引导对比,它可以实时进行超声监测治疗区域的温度,治疗中图像也比较清晰,但是调整体位比较费时,手术时间相对较长。
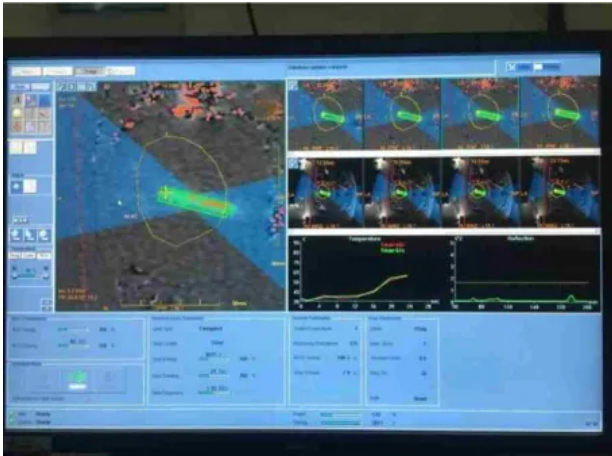
图:磁共振引导聚焦超声(MRgFUS)期间的温度监测
微波消融通过14-18G针状天线在穿刺靶点组织内产生高温能量,从而对靶组织造成破坏。微波天线鞘内设有水循环系统,可降低天线杆温度,因此穿刺路径上的组织温度不会达到破坏阈值,能避免正常组织损伤。
子宫相关疾病的微波消融通常在腹部超声引导下进行,超声探头引导微波天线经皮肤穿刺进入子宫。与HIFU类似,子宫前位且紧邻腹壁时,可采用经皮微波消融;不同之处在于,经皮微波消融时患者取膀胱截石位,可利用举宫器或助手徒手调整子宫位置,构建安全治疗路径。对于子宫后位或病灶靠近后壁的患者,可通过腹部超声引导经宫颈穿刺或阴道超声引导经宫颈穿刺到达靶点实施治疗。
与HIFU相比,微波消融通常在手术室开展,可采用全身麻醉或区域阻滞麻醉,患者治疗过程中不会感到任何疼痛感,且可同时进行穿刺活检获取病理样本;虽存在穿刺点,但穿刺针孔极微小,治疗过程基本无明显出血。与腹腔镜手术相比,微波消融没有气腹效应,创伤远小于腹腔镜手术。
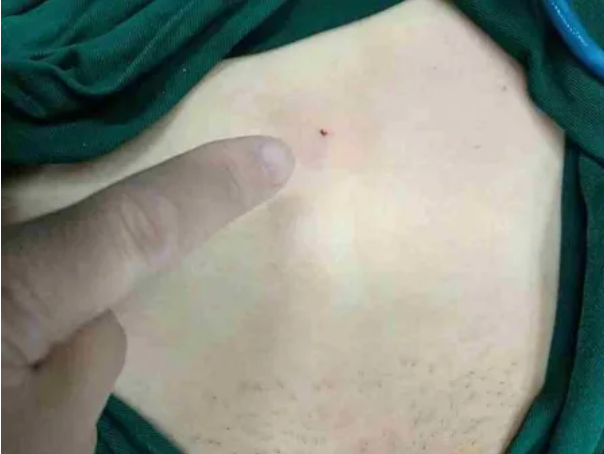
图:经皮微波消融术中微小的穿刺针孔
微波消融也可以在腹腔镜下实施,一般用于子宫腺肌病病灶的治疗,对比超声下消融,可以更彻底地破坏病灶组织,提高消融率,不过仅适合于没有生育要求的患者。
另一种消融能量是射频,其工作原理是利用高频电流引发分子振荡,进而破坏靶组织,其原理及经皮穿刺方式与经皮微波消融类似。目前,中国市场已有企业研发经宫颈射频消融探头,可通过宫颈到达靶组织。其优点是探头可重复使用。与微波相比,射频能量稍低,对直径5cm以上的较大病灶起效较慢,但具有阻抗检测自动终止消融的优势,一旦目标组织电阻达到设定阈值时,设备会自动停止工作。
消融治疗需在超声或MRI引导下进行。一般来说,直径小于1cm的病灶通常难以精准定位,无法实施消融;直径大于10cm的病灶会增加治疗难度,尤其是HIFU,往往需要较长治疗时间,且通常常需要使用GnRH-a预处理。
术前除通过超声评估子宫肌瘤及腺肌病病灶的大小及位置外,HIFU治疗前需超声定位排查穿刺路径上是否有肠袢,若肠袢无法推开则不能进行HIFU;而微波或射频消融时,若腹部路径无法建立,可尝试经宫颈或阴道穿刺路径避开肠管干扰。
术前MRI平扫及增强扫描可鉴别子宫肌瘤与隐匿性子宫平滑肌肉瘤。弥散加权成像(DWI)高信号、表观弥散系数(ADC)低信号及强化不均是子宫肉瘤的典型影像学表现;MRI的T2加权成像(T2WI)信号可评估消融难度,若T2WI高信号则提示肌瘤含水量高,消融难度通常大于T2WI低信号的病灶。
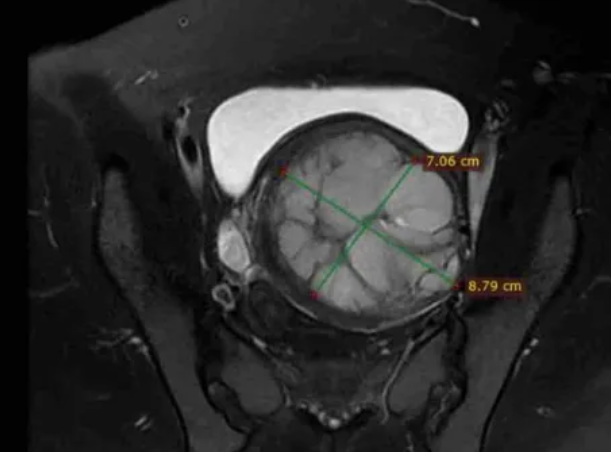
图:MRI显示一个约9厘米的肿瘤
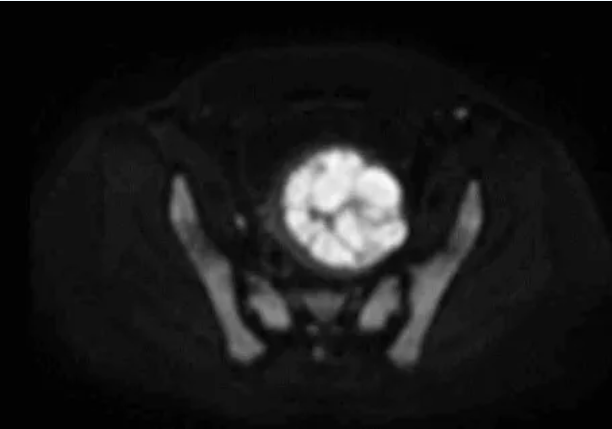
图:DWI显示高信号强度、
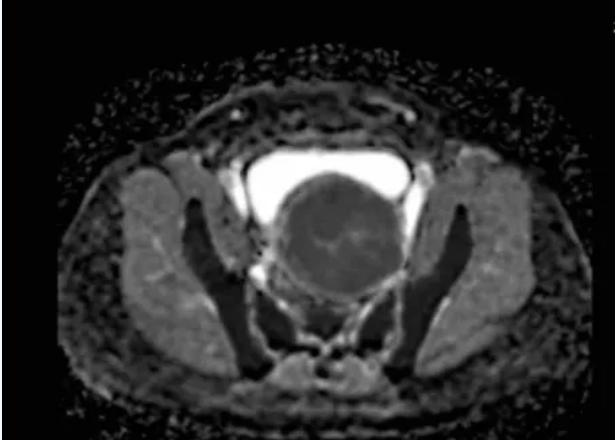
图:MRI显示肿瘤的ADC值较低
对于子宫肌瘤患者,若采用微波或射频消融,术前可通过14-16G活检针获取组织进行病理诊断;而HIFU治疗因患者体位限制,通常难以同时开展活检。
对于黏膜下子宫肌瘤或子宫内膜息肉等宫腔内病变或有生育要求的患者,微波或射频消融时可同步进行宫腔镜检查与治疗。因此,对于多发性子宫肌瘤患者可通过宫腔镜切除0-2型病变,而对于3-7型病变则可采用消融治疗;月经过多患者可同步实施子宫内膜消融,以减少经量、缓解症状。同样,因患者体位及缺乏麻醉支持,HIFU治疗无法同步进行宫腔镜操作。
一些恶性肿瘤的消融治疗则有所不同,恶性肿瘤的消融需实施超范围消融,即消融坏死区域不仅要覆盖肿瘤本身,还需包含肿瘤周围0.5cm-1cm的组织,以确保治疗的有效性和彻底性。在肺、肝、甲状腺等实质器官中,由于周围组织的保护,超范围消融通常较为安全。
子宫良性疾病的消融治疗首要原则是保障安全性,避免消融损伤子宫周围的肠管、膀胱等器官,否则会引发并发症。对于有生育需求的患者,消融范围需严格限定在子宫肌瘤或腺肌病病灶内,避免损伤子宫内膜或子宫浆肌层,以防术后出现宫腔粘连、不孕或妊娠期子宫破裂等情况。
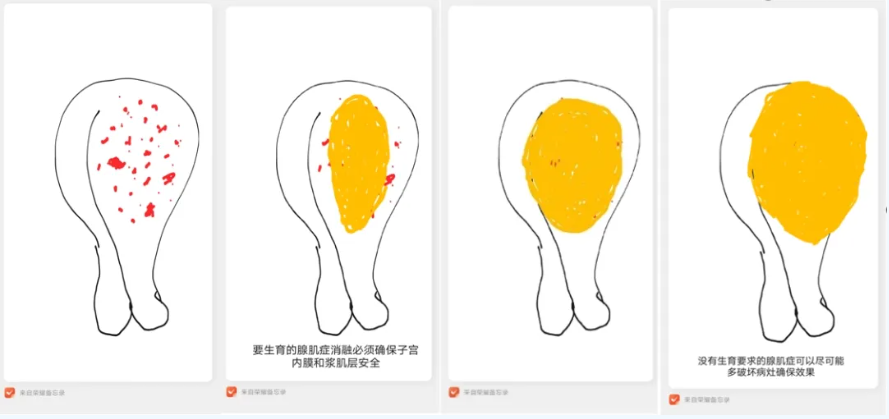
图:有无生育要求和不同路径消融在消融率上的差异
与切除性治疗不同,消融术后超声或MRI无法直接观察到病灶,病灶会逐渐发生坏死并通过血液循环吸收、萎缩。超声难以检测病灶内的坏死情况,而超声造影或MRI造影可明确坏死区域。通常,我们常用无灌注容积(NPV)描述消融后坏死比例。NPV越大,症状缓解效果越佳。术后病灶通常逐渐缩小,症状也会逐渐缓解。术后超声检查中,子宫坏死病灶常表现为变性肌瘤。
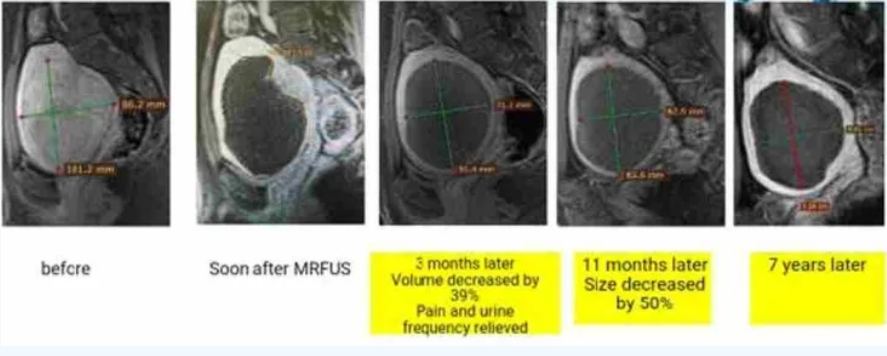
图:MRI显示子宫肌瘤消融治疗前后的NPV
由于消融后病灶不会完全消失,通常不采用复发率评估疗效。如果将超声下仍可见腺肌病或子宫肌瘤视为复发,则复发率几乎为100%。对于消融治疗,通常更倾向于以再次手术率作为疗效评价指标。
消融治疗的并发症主要包括过度治疗导致的邻近器官损伤。除影响有生育需求患者的子宫内膜或浆肌层损伤外,还可能损伤肠管(发生率1-3‰)、膀胱、皮肤及皮下组织。其中肠管损伤多为延迟性,发生于消融后5-10天。部分患者可能因血管损伤或子宫出血出现术后大出血。HIFU和微波治疗可能引发皮肤灼伤。神经损伤是HIFU特有的并发症,与靶组织后方的聚焦超声后场能量相关,这也是HIFU治疗中需采用静脉镇静镇痛的原因之一。不过,仍有少数患者出现短暂神经受累,表现为下肢感觉或运动障碍。
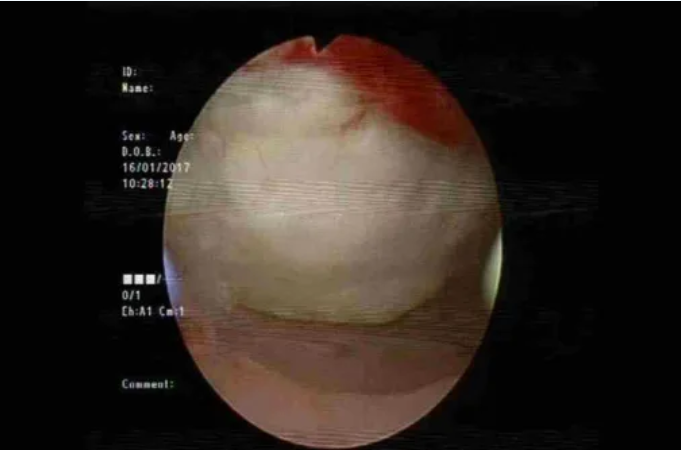
图:宫腔镜显示HIFU造成的子宫内膜损伤(本图由北京复兴医院马宁教授提供)
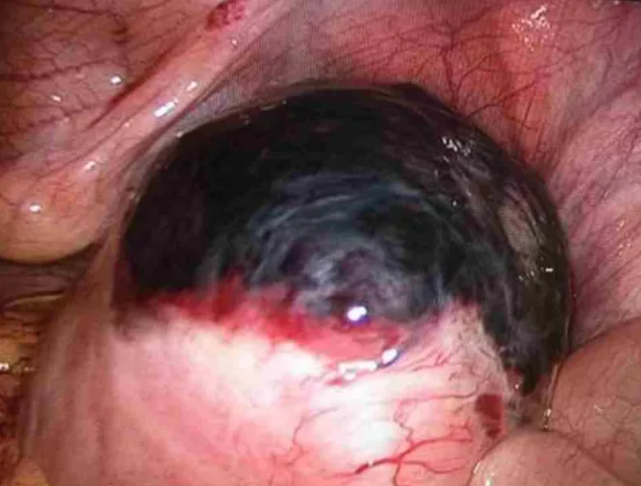
图:腹腔镜下见HIFU导致的子宫浆肌层损伤
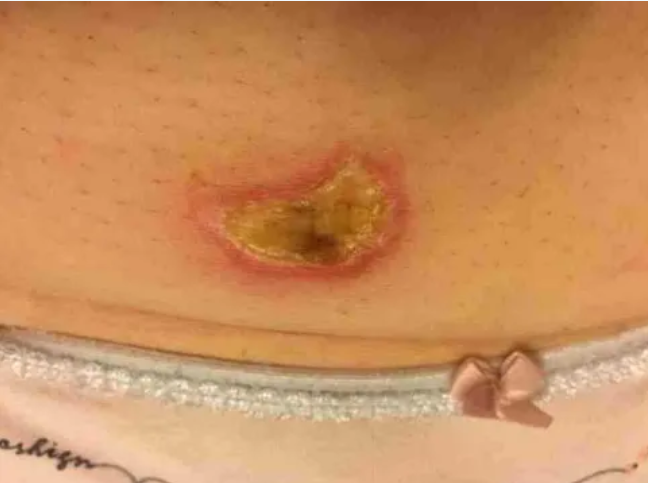
图:微波消融导致的皮肤损伤
消融治疗后的感染发生率高于切除性治疗,尤其当消融联合宫腔内操作时。发热、腹痛、阴道异味分泌物是感染的主要症状。治疗时必需使用抗生素。当抗生素无法控制时,需行清宫术或子宫切除术。消融影响子宫内膜时,患者常出现持续性水样分泌物。
有生育需求患者能否接受消融治疗仍需进一步研究。现有研究表明消融治疗具有一定安全性,但也有术后妊娠发生子宫破裂的报道。对于有生育需求的患者,消融治疗的关键是控制治疗范围、避免过度治疗,治疗中需最大程度保障子宫内膜和浆肌层的完整性不受伤损伤,宁可消融不足也要避免继发性损伤。经验性认为,患者术后1-3个月可尝试妊娠。一项关于MRgFUS术后妊娠研究显示,其妊娠并发症发生率与普通人群相当。但由于妊娠并发症案例较少,仍需积累更多数据。
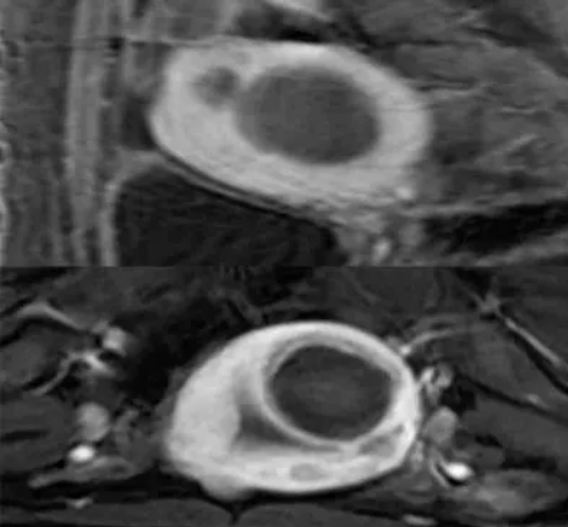
图:增强MRI确实显示了MRgFUS治疗后的消融区
与传统腹腔镜手术或开腹手术相比,消融治疗对患者损伤更小、疼痛更轻、几乎无出血或仅有微量出血,恢复及重返工作岗位时间更短,多数治疗可在门诊或日间手术中心开展,无需长期住院。子宫肌瘤、子宫腺肌病等子宫良性疾病与年龄相关,绝经后雌激素水平下降,病灶会逐渐萎缩、症状缓解。因此,除传统切除性治疗外,消融治疗无疑为这类疾病的治疗提供了新方向,可作为内镜手术之外的替代治疗方案,被视为下一代外科技术,值得更多妇科医生掌握。
当然,与切除性治疗相比,消融治疗也存在不足。例如,术后病灶不会完全消失,二次手术概率相对较高,术后继发感染风险也相对较高。尽管如此,消融治疗仍为子宫肌瘤、子宫腺肌病等妇科良性肿瘤的保守治疗提供了极具价值的方向。
消融治疗并非要取代所有传统治疗手段,而是为子宫肌瘤、子宫腺肌病患者提供了更丰富、更具个体化的治疗选择,尤其在满足患者对美观、快速康复及保留器官功能的需求方面展现出独特价值。展望未来,随着技术的不断成熟与临床经验的积累,消融治疗必将在妇科良性疾病的综合管理中扮演愈发重要的角色,为广大女性患者点亮健康与希望之光。
龚晓明教授

医学博士,自由执业妇产科医生,沃医子宫肌瘤微无创治疗中心创始人,国际妇产科消融协会(ISOGA)首任主席。原北京协和医院妇产科副教授、硕士生导师,原上海市第一妇婴保健院妇科副主任、微创中心负责人。
社会兼职:
国际妇产科消融协会(ISOGA)主席
国际妇产科内镜协会(ISGE)师资委员会教师
中华预防医学会妇女保健分会围产保健学组委员及秘书
中国整形美容协会女性生殖整复分会常务理事
北京市医学会妇科泌尿分会常委
全国卫生产业企业管理协会妇幼健康产业分会专家咨询委员会委员
国际妇科泌尿学会(IUGA)病人教育委员会国际委员
互联网协会创新应用理事会理事
中国研究型医院学会移动医疗专业委员会常务委员
中国妇幼保健协会妇幼微创专业委员会委员
医促会青年委员
责编:马野




